Neumonías causadas por bacterias
02-jul-2020 (hace 4 años 9 meses 14 días)
Los agentes bacterianos que causan neumonía en el cerdo se pueden clasificar como agentes primarios, aquellos capaces de causar lesiones por sí mismos, entre los que destacan Mycoplasma hyopneumoniae, Actinobacillus pleuropneumoniae, Bordetella bonchiseptica y algunas cepas de Pasteurella multocida, y como agentes secundarios, aquellos que actúan tras la infección previa de un agente primario o en estados de compromiso inmunológico, entre los que nos podemos encontrar a la mayoría de las cepas de P. multocida, Streptococcus suis, Glaesserella parasuis (anteriormente Haemophilus parasuis) y Trueperella pyogenes.
Entre los agentes primarios adquiere especial protagonismo M. hyopneumoniae, agente causal de la neumonía enzoótica porcina, proceso crónico caracterizado por provocar graves pérdidas económicas en las explotaciones porcinas asociadas a la disminución de la ganancia media diaria, aumento del índice de conversión e incremento de la mortalidad debido a infecciones secundarias. Este procariota, que pertenece a la clase Mollicutes, se caracteriza por carecer de pared, ser muy pleomórfico, tener ADN circular bicatenario y cápsula polisacárida con fibrillas radiales, y ser muy difícil de cultivar.
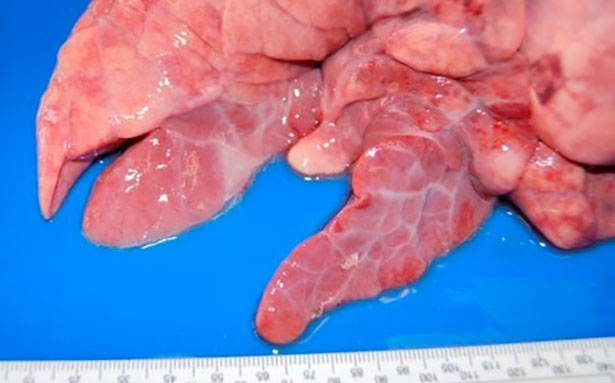
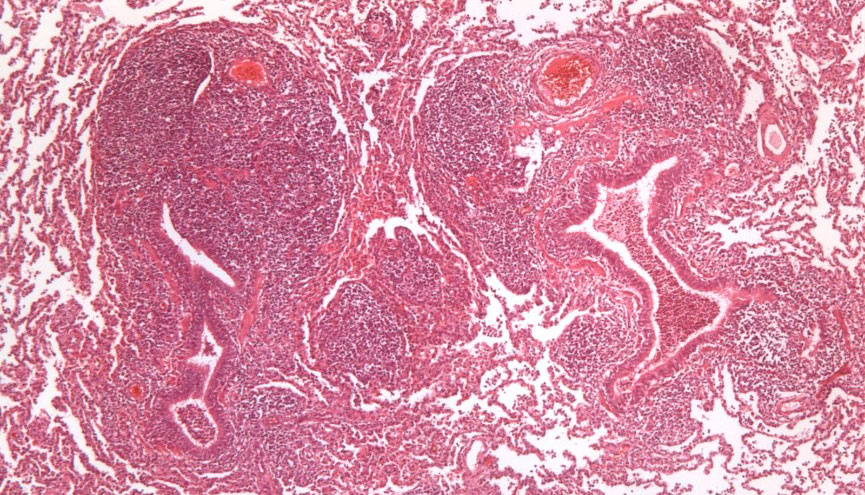
Para llevar a cabo su acción patógena se une a los cilios de las células del epitelio respiratorio provocando su pérdida y alterando la función del aparato mucociliar, lo que hace que las secreciones pulmonares, partículas inhaladas y agentes patógenos que entran por vía aérea no puedan ser eliminados y progresen hacia vías respiratorias bajas, donde se produce una complicación del proceso respiratorio. A nivel pulmonar este agente causa una neumonía broncointersticial que se caracteriza macroscópicamente por la aparición de áreas de consolidación de color rojo, bien delimitadas del resto del parénquima, en las porciones cráneo-ventrales del pulmón (figura 1). A nivel microscópico se observa una hiperplasia del tejido linfoide peribronquial, peribronquiolar y perivascular, muy característica de este proceso (figura 2).
A. pleuropneumoniae (App) es un bacilo gram-negativo encapsulado, de morfología cocobacilar y del que existen dos biotipos, el biotipo I, nicotinamida adenina dinucleótido (NAD) dependiente, y el biotipo II, NAD independiente. Existen 18 serotipos: del 1-12 y del 15-18 pertenecen al Biotipo I, mientras que los serotipos 13 y 14 pertenecen al Biotipo II. App produce 4 toxinas, Apx I, II y III, propias de ciertas cepas, y Apx IV, común a todas las cepas, por lo que esta última toxina es la diana en la que se basan varios ensayos de diagnóstico indirecto por ELISA. Esta bacteria coloniza las tonsilas y de ahí pasa al aparato respiratorio bajo, adhiriéndose a los neumocitos alveolares, donde secreta las toxinas, que van a tener efectos hemolíticos y citotóxicos alterando la función de las células endoteliales y los fenómenos de fagocitosis de los macrófagos alveolares, lo que dará lugar a la activación de la cascada de la coagulación, formación de microtrombos y fenómenos de necrosis isquémica, que son las responsables de la lesión más características de este patógeno, la aparición de zonas de infarto en el pulmón.
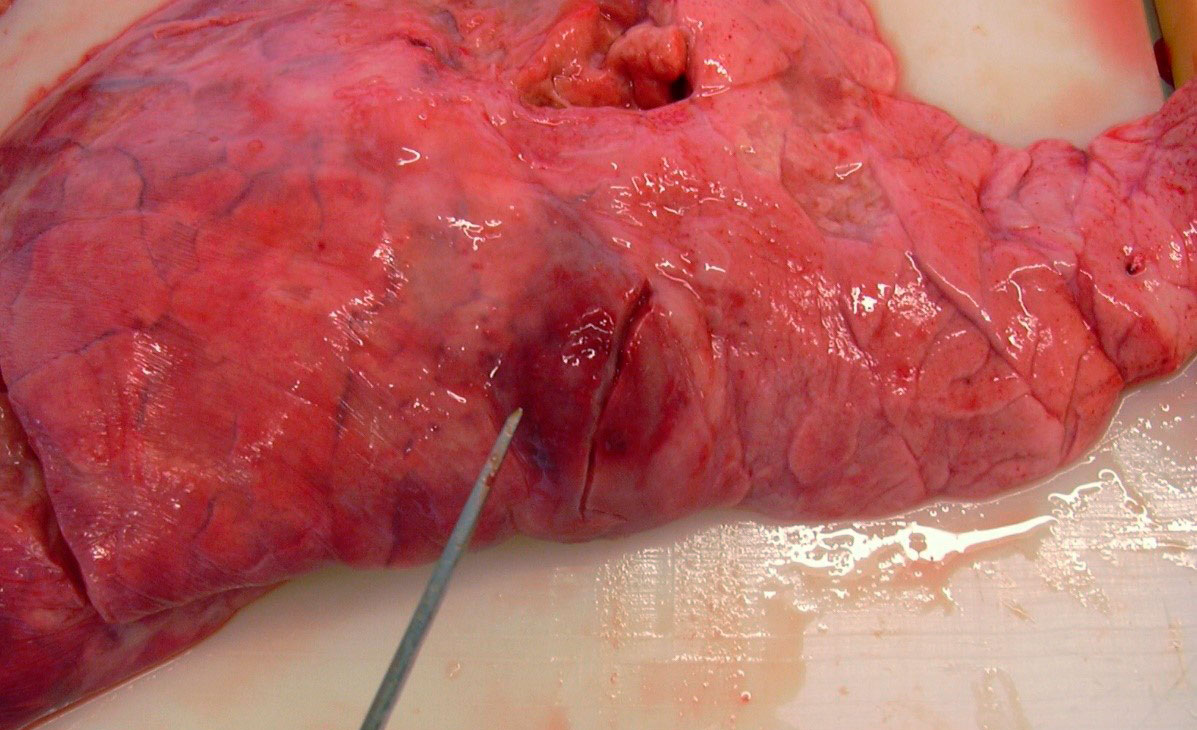
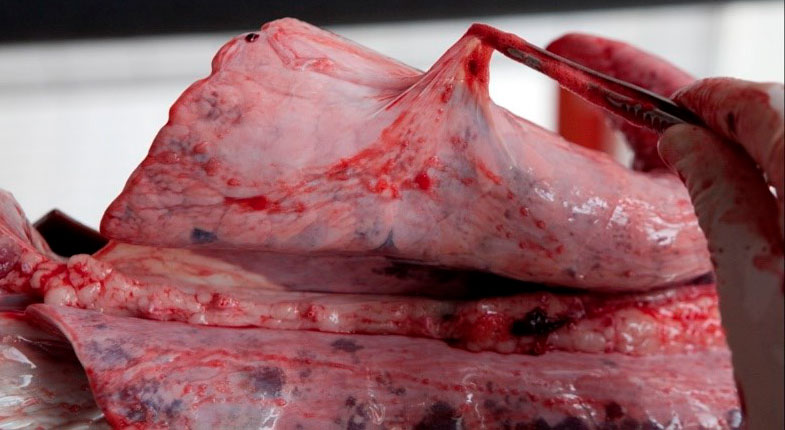
El patrón de lesión pulmonar que causa es el de una bronconeumonía fibrinosa en la que en los casos hiperagudos y agudos las lesiones se observan sobre todo en las porciones dorsocaudales del pulmón (figura 3), con áreas de necrosis por coagulación (infarto) y hemorragia, friables y con aspecto marmóreo al corte. Microscópicamente, se aprecia la presencia de fibrina y leucocitos degenerados en la luz de los alvéolos, bronquios y bronquiolos, áreas de necrosis y hemorragia de diferente extensión y edema alveolar e intersticial, siendo común también la aparición de pleuritis fibrinosa. Estas mismas lesiones pueden ser producidas por algunas cepas muy virulentas de P. multocida, por lo que será necesario ayudarnos de la historia clínica, presentación de las lesiones macroscópicas y análisis microbiológico para poder llevar a cabo un diagnóstico asertivo.
A. pleuropneumoniae también puede cursar de forma crónica, en la que desde las lesiones agudas se produce una diseminación hematógena, apareciendo lesiones multifocales de color blanquecino y tamaño variable por todo el pulmón.
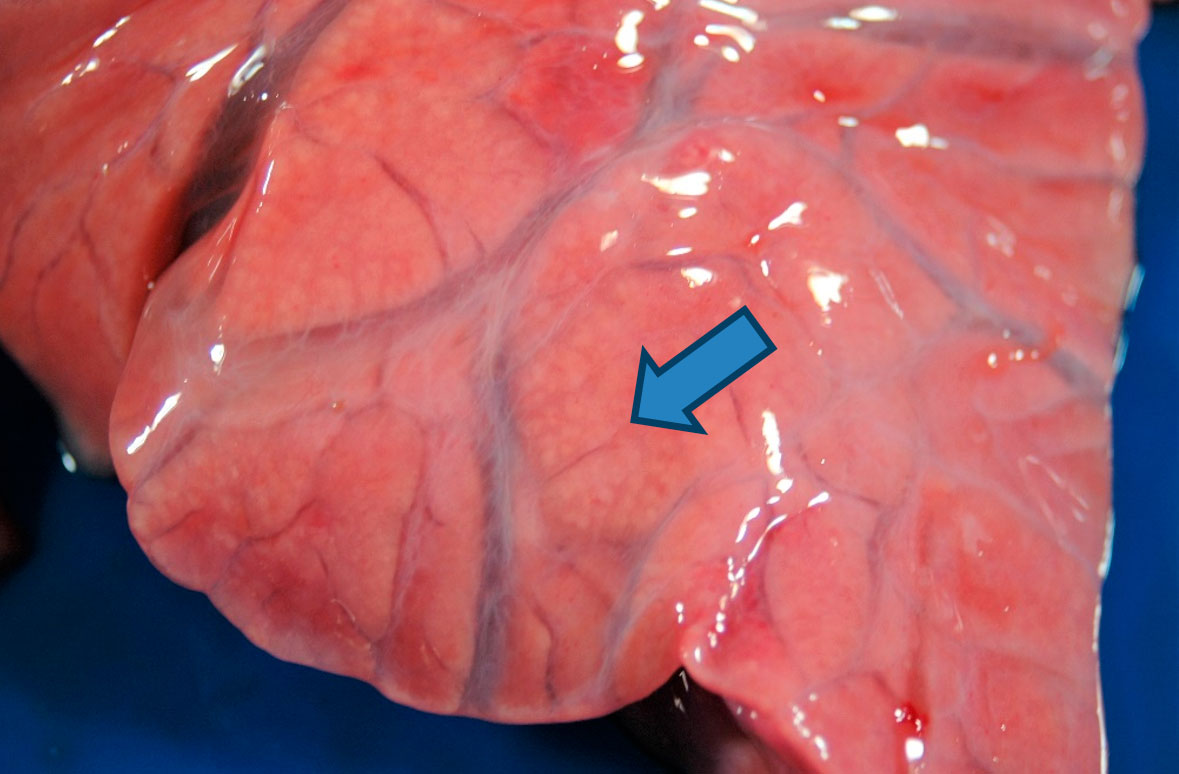
La mayoría de las cepas de P. multocida actúan como agentes secundarios y el tipo de lesión que producen puede variar desde una bronconeumonía fibrinosa hasta una bronconeumonía catarro-purulenta. En la primera se produce un exudado de fibrina en el alvéolo acompañado por el depósito de fibrina en la superficie de la pleura. Además, en el pulmón se producen focos de necrosis por coagulación, como consecuencia de los fenómenos de trombosis en los vasos sanguíneos. En las bronconeumonías catarro-purulentas aparece un exudado mucoso o catarro-purulento en las vías respiratorias (tráquea, bronquios y bronquiolos) y en la luz de los alvéolos (figura 4). Otro agente que causa este tipo de bronconeumonía, sobre todo en las primeras semanas de vidas, es B. bronchiseptica, lesión que también puede ir acompañada de un proceso de rinitis atrófica no progresiva.
Agentes bacterianos como T. pyogenes y S. suis pueden relacionarse con procesos de neumonía embólica, asociada a procesos de onfaloflebitis, infecciones bacterianas de la piel o de las pezuñas (T. pyogenes) o a casos de endocarditis mural (S. suis), cuadros en los que las bacterias llegan al pulmón por vía hematógena desde esas lesiones. Macroscópicamente, se observan lesiones multifocales distribuidas por todo el pulmón, de color blanquecino y con un tamaño que puede variar de entre 1 mm a 2 cm de diámetro, rodeadas por un halo rojizo en los casos más agudos, y que rápidamente evolucionan hacia la formación de abscesos (figura 5).
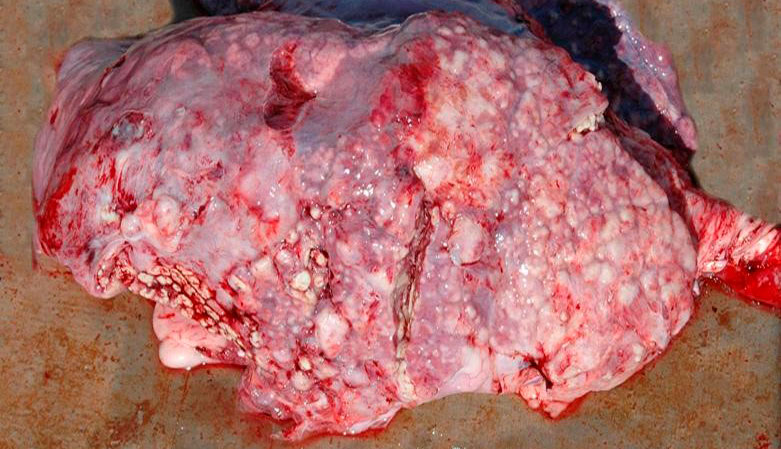
En casos de pleuritis fibrinosa, en los que además de en la pleura se observan depósitos de fibrina en otras superficies serosas, destacan principalmente tres bacterias: G. parasuis, M. hyorhinis y/o S. suis. Estas lesiones pueden pasar clínicamente desapercibidas en muchas ocasiones, y será en matadero donde podamos observar aumentos de adherencias pleurales por cronificación de estos procesos (figura 6).
Aunque la mayoría de las bacterias que afectan al aparato respiratorio son agentes oportunistas, hay que tener siempre presente a dos agentes bacterianos primarios que pueden considerarse de los más patógenos en el cerdo: M. hyopneumoniae y A. pleuropneumoniae.
