Caso clínico: Enfermedad de los edemas
16-ene-2017 (hace 8 años 2 meses 15 días)
La enfermedad de los edemas (EE) es una patología aguda que afecta a los cerdos destetados cuya presentación es la de un cuadro nervioso grave con elevada mortalidad.
En los 1960s y 70s fue una patología muy común en Europa, y especialmente en el Reino Unido, siendo una causa significativa de muerte en cerdos durante 1-2 semanas tras el destete. En esa época, la mayoría de lechones no se destetaban hasta las 5 semanas de vida.
A finales de los 1970s, a medida que los destetes tempranos se combinaron con un mejor alojamiento y dietas formuladas específicamente para los cerdos jóvenes, con un elevado contenido en leche desnatada, la enfermedad desapareció en buena medida.
La experiencia del autor con la enfermedad entre 1981 y 2015, trabajando como veterinario porcino en el Reino Unido, pero también en el extranjero, se limitó a 3 casos:
- Dos de pequeñas explotaciones que destetaban a 5 semanas y con malas condiciones higiénicas. En ambos casos los problemas fueron de corta duración.
- Una granja comercial en los 1990s con pérdidas debido a la EE durante un periodo de 4 semanas. No se ha repetido desde entonces.
Sin embargo, desde 2014 se ha descrito un número creciente de casos de EE en el Reino Unido e Irlanda y en la Europa continental, aunque todavía no está claro porqué ha reaparecido. Este caso clínico describe un brote en una granja comercial, que forma parte de un grupo, que fue difícil de resolver sin vacunar.
Antecedentes de la granja
El sitio implicado era una transición/engorde que era alimentada por una única granja de 725 cerdas con partos semanales.
Cada semana se transferían aproximadamente 360 lechones a una de las 8 salas de la nave, cada una de las cuales contenía 6 corrales. Los animales se destetaban con una media de 29 días.
El estatus sanitario era normal, con presencia de PRRS, PCV2 y neumonía enzoótica. Las cerdas se vacunaban rutinariamente frente a mal rojo y E coli. Los lechones recibían una vacuna frente a PCV2 a las 3 semanas de edad.
A las 7½ semanas tras el destete se vaciaban las salas, se lavaban y se desinfectaban. En semanas alternas se trasladaban los cerdos a las salas de engorde o bien a otra granja. En este momento pesaban ~35 kg.
La granja (A1 en la figura 1) formaba parte de un grupo cuya reposición procedía de un multiplicador que suministraba hembras a 5 granjas comerciales. Previamente se había detectado EE en 2 de ellas (A2 y A3) y posteriormente en otra (A4). Ni en las granjas finalizadoras ni en la multiplicadora que les suministraba hembras no se detectó esta enfermedad. Tampoco en la segunda mitad de la pirámide productiva (B) no se había detectado EE, así como tampoco en el núcleo que suministraba a ambos multiplicadores.
El alojamiento en la transición se producía de dos formas:
- 4 salas "viejas", con slat parcial y placas calefactoras mal controladas y propensas a serios problemas de higiene que solían asociarse a diarreas y problemas cutáneos (epidermitis exudativa, necrosis de la punta de las orejas).
- 4 salas "nuevas", con slat completo y un buen control ambiental.
Todos los lechones recibían, en el momento del destete, 2500 ppm de zinc (en forma de 3,1 kg/Tm de óxido de zinc) en las dietas starter entre 11 y 13 días, con un aditivo a base de ácido benzoico. A los cerdos alojados en las salas "viejas" se les medicaba durante 28 días con 2 kg/Tm lincomicina + espectinomicina. Los cerdos de las salas "nuevas" no recibían ninguna medicación adicional después del pienso starter.
La mortalidad de los cerdos desde el destete hasta las 11½ semanas en 2015 estaba consistentemente por debajo del 2 %.
Aparición del caso
A mediados de marzo de 2016 la granja informó de un patología nerviosa en cerdos que habían sido destetados unos 16 días antes, todos los cuales murieron. En una semana murieron 10 cerdos y en las dos semanas siguientes 5 en cada una.
El examen clínico y la investigación tuvieron lugar en la segunda de estas tres semanas. El encargado reconoció similitudes con casos vistos varios meses antes en el sitio A3.
La anamnesis detallada con el encargado reveló que:
- No había nada destacable ni en la edad ni en el peso de los grupos donde se detectaron los problemas.
- El consumo desde el destete había sido bueno y los lechones habían cambiado al pienso de iniciación/destete con normalidad.
- Los dos grupos afectados (y los de las semanas siguientes) se alojaron en las salas "viejas" por lo que estaban recibiendo lincomicina+spectinomicina en pienso en el momento en que murieron.
- Todas las muertes agudas ocurrieron entre los 15 y los 18 días después del destete, aproximadamente 4 a 7 días tras terminar el pienso starter medicado con óxido de zinc.
- Todos los lechones que murieron tenían una buena condición; algunos se encontraron muertos, otros in extremis. Ningún lechón respondió a inyecciones de amoxicilina LA.
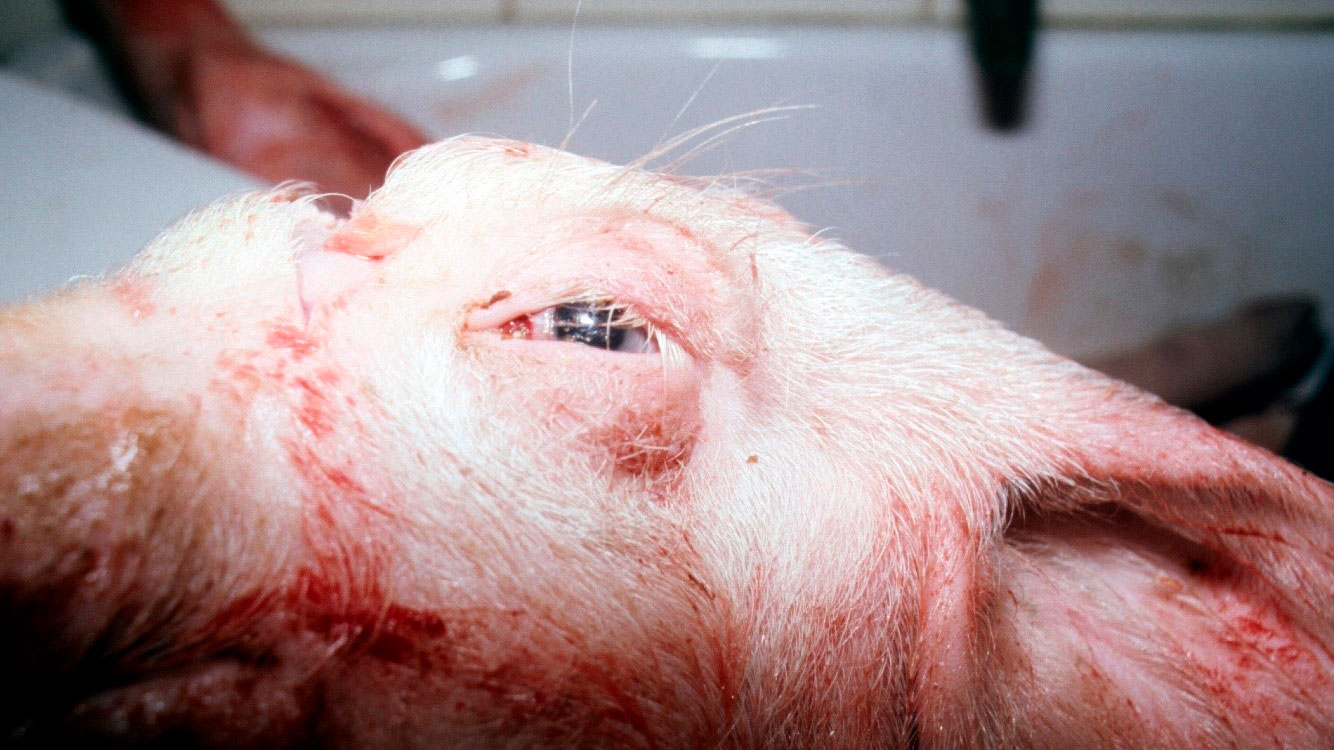
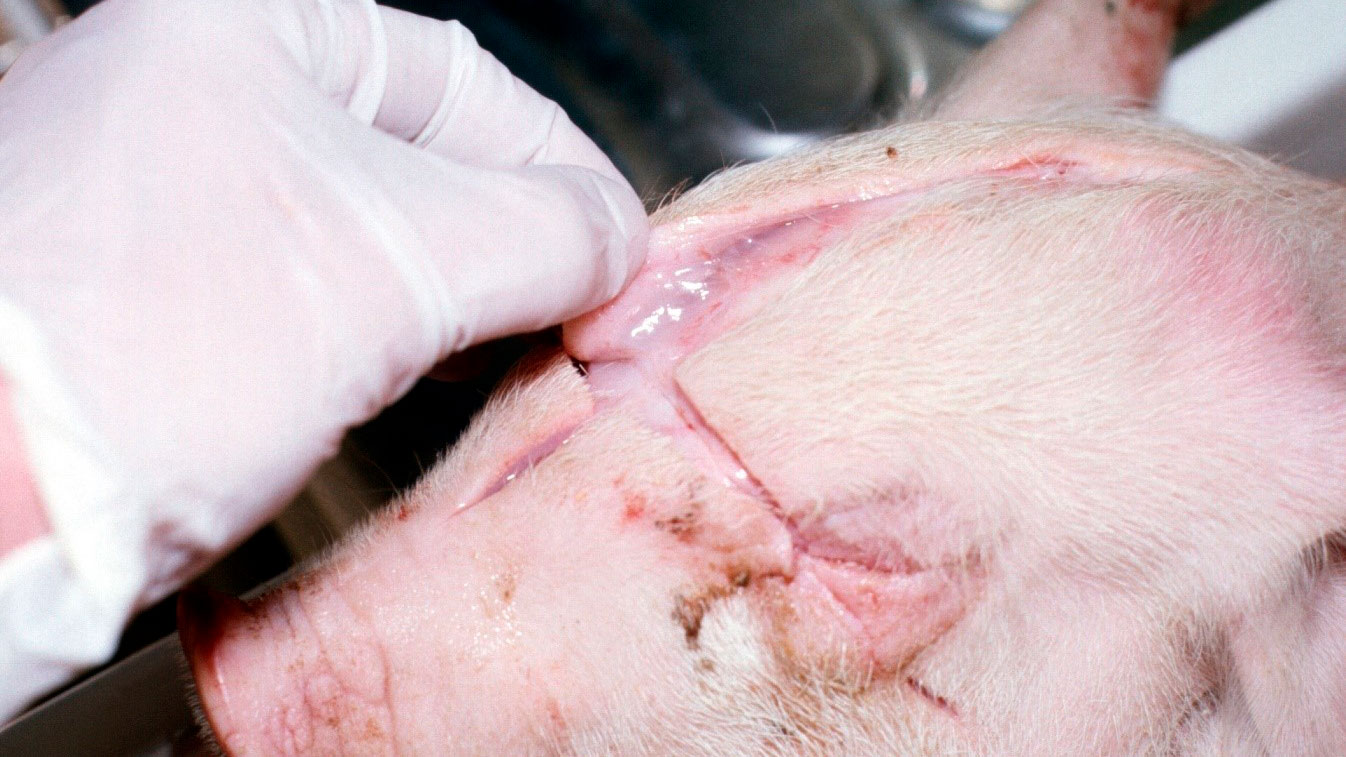
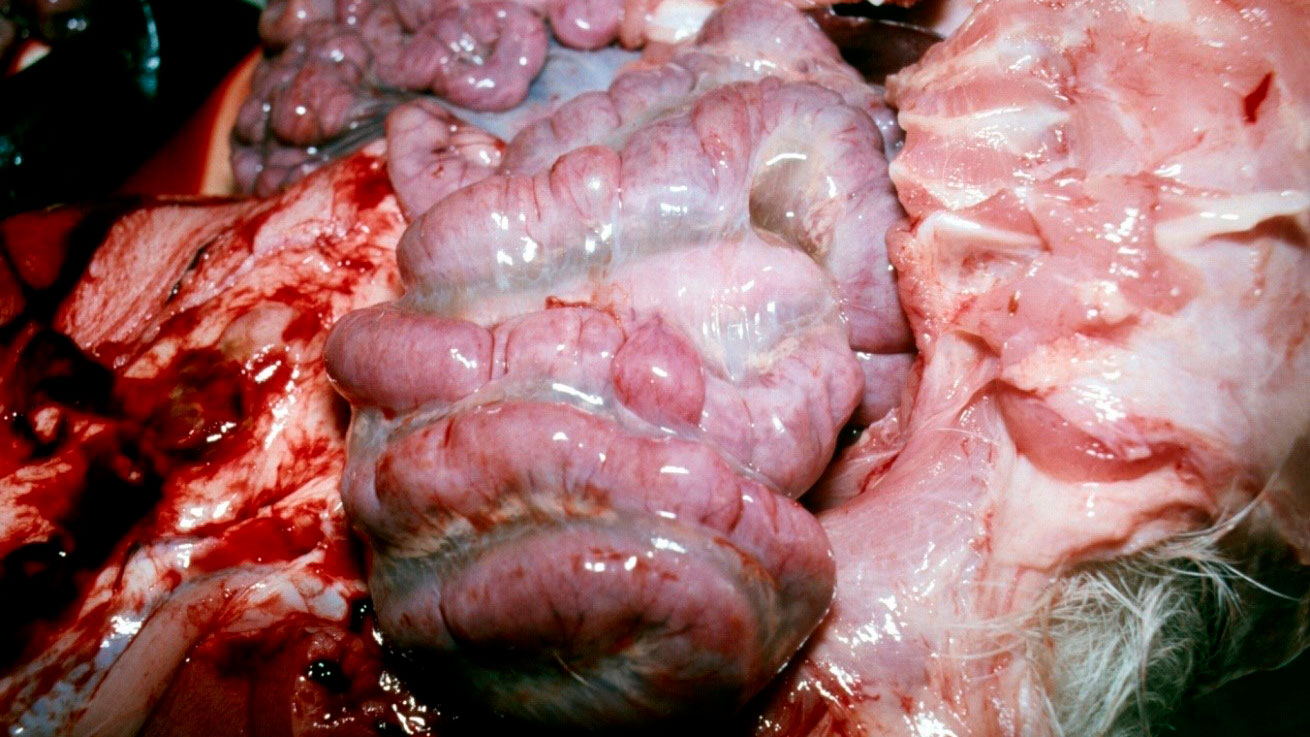
La necropsia de 2 lechones afectados recién muertos reveló:
1. Hinchazón de los ojos (figura 2).
2. Edema subcutáneo sobre el cráneo (figura 3).
3. Edema extenso en el mesenterio del colon espiral (figura 4).
4. No había ningún edema evidente en el omento mayor del estómago.
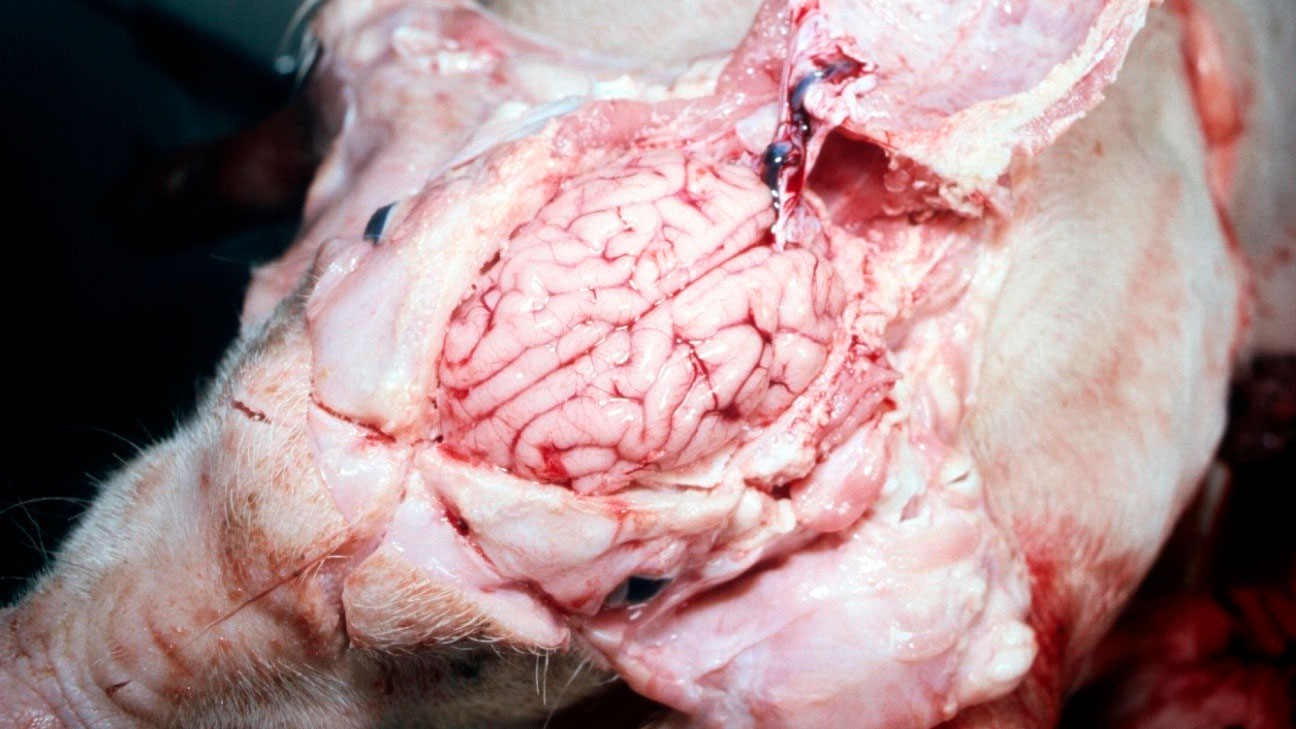
5. El cerebro estaba visiblemente "húmedo" al extraerlo del cráneo (figura 5).
Los análisis de laboratorio revelaron los siguientes hallazgos:
- Aislamiento de E. coli 0139 K82 (E4) en cultivos puros del intestino de uno de los cerdos y en un cultivo mixto de otro cerdo.
- Se identificaron factores de virulencia de E. coli F18 (gen fedA) y STx2 (subunidad A) mediante PCR multiplex.
- La histopatología del cerebro confirmó un edema perivascular.
El diagnóstico se confirmó como enfermedad de los edemas (la figura 6 muestra el patrón de sensibilidad de E. coli E4).
Figura 6: Tests de sensibilidad del E. coli aislado.
| Antimicrobiano | Contenido del disco | Resultado | Antimicrobiano | Contenido del disco | Resultado |
|---|---|---|---|---|---|
| Apramicina | 15µg | S | Trimetoprim / Sulfametoxazol | 25µg | R |
| Espectinomicina | 25µg | R | Ampicilina | 10µg | R |
| Neomicina | 10µg | S | Florfenicol | 30µg | S |
| Estreptomicina | 10µg | R | Sulfato de colistina | 10µg | S |
| Amoxicilina / Ácido clavulánico | 30µg | S | Enrofloxacina | 5µg | S |
| Cefpodoxima | 10µg | S | Doxiciclina | 30µg | R |
| Ceftiofur | 30µg | S | Tetraciclina | 10µg | R |
| Lincomicina / Espectinomicina | 109µg | R |
Acción inicial
Tras la necropsia se prescribió que cualquier caso individual se tratase con trimetoprim/sulfametoxazol – antes de conocer los tests de sensibilidad – pero no se realizó ninguna otra acción inmediata. La explotación no tenía las instalaciones preparadas para realizar medicación en agua, por lo que se decidió esperar a ver qué sucedía.
Seguimiento
Los casos y las muertes se redujeron tanto que no se vio nada susceptible de ser EE durante 18 semanas, justificando la decisión inicial de no llevar a cabo ninguna acción inmediata.
Sin embargo los casos reaparecieron a un nivel mayor, ya que el grupo destetado el 04/08/2016 perdió 26 lechones, de nuevo hacía los 16 días tras el destete y en una de las salas "viejas".
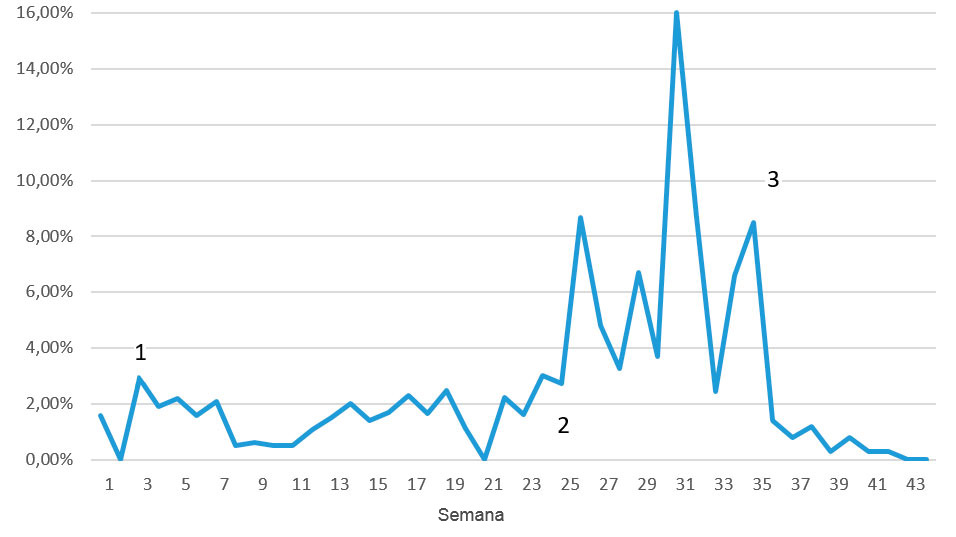
En base a los resultados diagnósticos previos, se decidió cambiar la medicación en pienso por apramicina, ya que todavía no era posible la medicación en agua. El resultado de este cambio fue casi inmediato y alarmante. Se detuvieron las muertes a los 16 días pero se producían después y en números mayores (ver figura 7) incluyendo, por primera vez, cerdos de las salas "nuevas".
Tras varias semanas de muchas pérdidas y ante la incapacidad para detener el problema, se tomó la decisión de introducir una vacuna frente a la toxina Stx2e en los lechones en la granja de origen. Se administró una dosis única de 1 ml a todos los lechones de la granja a la vez, por lo que se vacunaron los grupos de 4, 3, 2 y 1 semanas de vida. A partir de este momento, los lechones se vacunaron en el día 4. Durante el periodo de 12 semanas durante las que duró el problema, la mortalidad media entre el destete y las 11½ semanas fue de 6,25%, con un pico de 16 %. Se asumió que la mortalidad "normal" era de 1,5 %, siendo la mayoría de muertes adicionales debidas a EE. Sin embargo, una parte de los muertos se describieron como ‘retrasados’ - posiblemente una manifestación crónica de EE o causada por PMWS por una interferencia de la vacuna frente a PCV2 debida a la EE. La apramicina se eliminó inmediatamente de las dietas, y la granja volvió a la fórmula previa de lincomicina + espectinomicina en las salas "viejas", y nada en las "nuevas" después de los 12 - 14 días post-destete. En las dietas starter se mantuvo el óxido de zinc y el ácido orgánico.
Desde que empezó la vacunación – incluyendo los vacunados al destete – la mortalidad media ha sido de 1% y no se ha vuelto a ver EE clínica.
Discusión
Como consecuencia de este caso nos surgen ciertas preguntas.
- ¿Porqué ha reaparecido la EE como un problema mayor, que se está extendiendo más y más desde 2015? No se sabe.
- ¿Porqué sólo se vio enfermedad en una parte de la pirámide productiva de la empresa y no en la granja multiplicadora? No se sabe.
- ¿Porqué la enfermedad afecta a los lechones más tarde que en las descripciones clásicas? Esto puede ser debido a:
- Destete más temprano que en los 1960s y 70s; los lechones todavía mueren a las 6 - 7 semanas de vida.
- Efecto del óxido de zinc +/- los ácidos orgánicos. La enfermedad se produjo tras la retirada de estos aditivos. Otras experiencias sugieren que alargando el periodo en que suministra óxido de zinc (fuera de prospecto) y/o el de ácidos orgánicos en pienso o agua se puede contrarrestar la enfermedad. Sin embargo, como sugiere este caso, la enfermedad puede remitir para rebrotar posteriormente.
- ¿Porqué el tratamiento con apramicina retrasó y aumentó los niveles de enfermedad? Se sabe que algunas cepas de E. coli – especialmente la 0157 en humanos – responden a la rotura brusca de su ácido nucleico, o a la exposición a estrés oxidativo por el fago, aumentando masivamente la producción de toxinas. Pese a los tests de sensibilidad y al efecto bactericida de los aminoglicósidos sólo puede especularse que esto es lo que puede haber sucedido en este caso.
- Algunos colegas han informado de experiencias similares con otros aminoglicósidos.
Conclusión
La EE es actualmente una enfermedad del SNC común en el post-destete, requiriéndose una diferenciación de meningitis. El tratamiento es decepcionante y está resultando difícil controlarla con antibióticos. La vacunación utilizando una vacuna basada en shiga (o vero) toxina es muy efectiva tanto clínica como económicamente.
